|
|
Minimálisan invazív sebészeti
alapok a klinikai gyakorlatban
Diagnosztikus laparoszkópia
Laparoszkópos
cholecystectomia
Háttér
A műtét lépései
A posztoperatív
időszak
Gyakorlati
tanácsok LC kapcsán
Az eszközök,
kiegészítők felhelyezésének egyes lépései
Hibalehetőségek
Laparoszkópos
sérvműtétek
Háttér
A műtét lépései
Hiatus hernia
Laparoszkópos
appendectomia
Háttér
A műtét lépései
A posztoperatív
időszak
Minimálisan invazív sebészeti alapok a klinikai gyakorlatban
Diagnosztikus laparoszkópia
Diagnosztikus laparoszkópia esetén a hasban nem preparálunk, csak az optikát bevezetve körbetekintünk, és megvizsgáljuk a hasüreg és a kismedence szerveit az esetleges elváltozások okait kutatva. Ha az észlelt elváltozások megoldása elképzelhető hastükrözés útján, úgy a beavatkozás "műtétivé" fordulhat. A nőgyógyászatban leggyakrabban állandó alhasi fájdalom miatt végeznek diagnosztikus hastükrözést, de meddőségi panaszoknál is helye van a vizsgálatnak. Alhasi fájdalmak esetén a kismedencében leggyakrabban gyulladásos jeleket, a méhnyálkahártya méhen kívüli elhelyezkedését (endometriózis), illetve tágult vénás érhálózatot észlelünk. Tulajdonképpen a diagnosztikus laparoszkópiát minden műtét kezdetén és végén elvégezzük. A műtét menete:
a. A Veress tű bevezetése, és a pneumoperitoneum készítése
Először a hasfalon kiválasztjuk a műtétnek megfelelő optika-trokár pozíciót, melynek a tervezett helyén, egy 1 cm-es haránt metszett bőrseben keresztül, a bőrt megemelve kb. 45°-os szögben bevezetjük a Veress tűt, melynek átjárhatóságát folyadékpróbával vizsgálhatjuk meg.
|
|
A tű szabadon mozgó „védő” betétje a hasfalba hatoláskor visszanyomódik, majd a fascián való átjutáskor előre ugrik. A hasfal anatómiájából adódóan a második előreugrást jelző kattanás jelenti hogy jó helyen, a hasüregben vagyunk. A tű bevezetése után a beteget Trendelenburg helyzetbe hozzuk, hogy a belek a rekesz irányába mozduljanak. A tű helyes helyzetéről a gázinszuffláció kezdete előtt meg kell győződnünk, amelyre különböző tesztek léteznek: Az „aspirációs teszt” során fiziológiás konyhasóoldatot cseppentünk a tű nyílására, ami ha a tű jó helyen - az alacsony nyomású hasüregben – van, a vízcsepp bezuhan a hasba. Az ún. „hiss teszt” során a tű fölé hajolva a hasüregbe jutás esetén halk szívó hangot hallunk.
|
|
A tesztek sikeres elvégzése után 2.5-3 l/ perc áramlási sebességgel feltöltjük a hasüreget széndioxid gázzal, míg az intraabdominalis nyomás eléri a 12-15 Hgmm-t, majd a Veress tűt eltávolítjuk a hasüregből.
b. A trokárok bevezetése, diagnosztikus laparoszkópia
A pneumoperitoneum készítése utáni első feladat az optika trokárjának bevezetése. A különböző laparoszkópos műtétek különböző optika helyzetet igényelnek, attól függően, hogy az operálandó terület a hasüreg mely pontján helyezkedik el. A trokár helyének kiválasztásakor azt is szem előtt kell tartani, hogy a trokár beszúrási pontja és az operált terület közötti távolság ne legyen nagyobb, mint az optika hosszának a fele. A leggyakoribb trokár pozíció a köldökgyűrű valamelyik széle, mivel itt a műtéti (kb. 1 cm-es) seb könnyen zárható és kozmetikailag sem okoz problémát későbbiekben a betegnek.
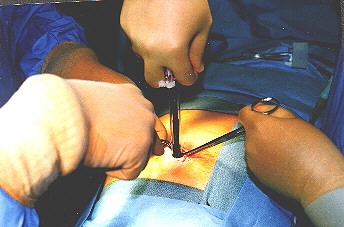 |
A trokárok átmérőjének megválasztása az operáló orvos feladata, ez függ a rendelkezésre álló eszközök méretétől és a műtét típusától. Általános sebészeti laparoszkópiánál a 10 mm átmérőjű 30°-os optika használatos a leggyakrabban. Ha lehet, az első „vakon” bevezetett trokár legyen biztonsági, így minimálisra csökkenthetjük a hasi szervek esetleges megsértését. A többi trokár bevezetése már kamerakontroll mellett történik, a képernyőn követhetjük a nyárs behatolását, ezáltal a szúrást úgy irányíthatjuk, hogy elkerüljük a hasi szervek megsértését.
Laparoszkópos cholecystectomia
A laparoszkópos cholecystectomia előnye a rövid hospitalizáció (a beteg a beavatkozás után 1-2 nappal elhagyhatja a kórházat), és a kismértékű, rövid ideig tartó posztoperatív fájdalom. A hasfal struktúrája érintetlen marad; kicsi a postoperativ sérv kialakulásának esélye; a beteg gyorsan visszatérhet eredeti életviteléhez, akár 1 hét múlva fizikai munkát végezhet, munkába állhat; idős, rossz cardiorespratoricus állapotú betegeken is elvégezhető (szükség esetén magas epiduralis anaesthesia, retractor); obesitas esetén, vastag hasfalú betegek ideális műtéti módozata; a műtéti idő rövid, és esztétikai előnyei is vannak.
A laparoszkópos cholecystectomia hátránya, hogy speciális sebészeti technikát és látásmódot igényel, más mozgáskultúra és szemlélet szükséges; hosszabb a tanulási időszak; drága műszerek, nagy műszerigény jellemzi. Az intraoperatív szövődmények felismerése nehezített, ellátásuk sokszor csak nyitott műtét útján lehetséges.
LC-DVD letöltése [674 MB (706 922 496 bájt)]
(a DVD tartalma egyetlen RAR archívumban [674 MB (706 923 042 bájt)] található
- kibontásához
WinRAR 3.42 vagy újabb
program szükséges,
- megtekintéséhez valamilyen DVD
formátumot kezelő szoftver javasolt
[pl.
PowerDVD, vagy
ingyenes DVD lejátszók:
AVS DVD player,
Cliprex DVD player])
Háttér
Indikáció
Symptomatikus ill.
asymptomatikus cholecystolithiasis.
Epehólyag polypus (növekvő
tendencia mellett).
Intracysticus sludge.
Panaszokat okozó gyakori
cholecystitis.
Krónikus cholecystitis nem
funkcionáló epehólyaggal (HIDA-val nem telődő epehólyag).
Akut cholecystitis korai
szakasza, empyema cholecystae.
Epehólyag perforatió korai
szakasza.
Traumás ruptura, sérülés
Abszolút kontraindikáció
Az epehólyag tisztázatlan
tumoros folyamata.
Jelentős béldistenzióval járó
állapotok (bélsérülés veszélye).
Elhalt, gangrenosus
cholecystitis perforatióval, tályog képződéssel.
Súlyos fokú májcirrhosis
portalis hypertensióval.
Ismert hasüregi daganatos
állapot (daganatszóródás, port side metastasis).
Vérzékenység, véralvadási
zavar.
Késői terhesség (3. trimester).
Relatív kontraindikáció
Korábbi, többszörös hasi-
felhasi műtét.
Epehólyagfal vastagsága
Idős kor
Cardiopulmonalis dekompenzáció
(alacsony nyomású pneumoperitoneum mellett végzendő a műtét (9-10 Hgmm), vagy
pneumoperitoneum nélküli laparoszkópia, speciális eltartó műszerek (retractorok)
segítségével).
Diagnózis
Az esetek több mint 90 %-ban
az elvégzett hasi ultrahangos vizsgálat egyértelműen igazolja az epehólyag
kövességet (az ultrahang szenzitivitása és specificitása epehólyag kövesség
esetén 98% körüli); az UH segítségével mérhető az epehólyag falvastagsága,
valamint az epeutak tágassága is.
Accidentalis lelet más okból
végzett hasi CT, ill. MRI vizsgálatok eredményeként.
A laboratóriumi vizsgálatok
közül a vérkép és májfunkció szerepe emelhető ki.
Műtéti előkészítés
Az elektív laparoszkópos
cholecystectomiák speciális műtéti előkészítést nem igényelnek.
Thrombosis profilaxis
(2000-4000 NE LMWH).
Indokolt esetekben
antibiotikum profilaxis (harmadik generációs Cefalosporin-Metronidasol).
Szükséges eszközök
Laparoszkópos torony
(fényforrás, inszufflátor, monitor)
Laparoszkópos optika (0 vagy
30 fokos)
Diathermiás készülék
Szívó/öblítő eszköz
Laparoszkópos kamera (0 vagy
30 fokos optikával)
Kézieszközök:
Veress tű,
Atraumatikus trokárok a portok
behelyezéséhez:
2 db automata szeleppel
ellátott 10 mm-es port,
2 db automata szeleppel
ellátott 5 mm-es port,
1 db epehólyag eltávolító
port, szétcsavarható (25 mm),
1 db tompa végű, zárral
ellátott laparoszkópos fogó,
1 db hegyes végű laparoszkópos
fogó,
1db diathermias horog (hook),
1 db klipprakó,
1 db laparoszkópos olló,
1 db laparoszkópos epehólyag
fogó
Deschamp (a köldökport sebének
zárásához)
|
|
A beteg fektetése
A műtétet hanyatt fekvő
pozícióban, zárt lábak mellett, intratrachealis narcosisban végezzük. Az
operatőr a beteg bal oldalán, a bordaív magasságában áll. Az asszisztens szintén
a beteg bal oldalán a csípő magasságában áll. A műtősnő a beteg jobb lábánál
helyezkedik el, szemben az operatőrrel.
|
|
A műtét lépései
1. A műtéti terület
fertőtlenítése, lemosása
Az előzően már leborotvált
területet dezinficiáló oldatokkal lemossuk. Asepticus beavatkozásról lévén szó a
tervezett műtéti területtől a periféria felé haladva végezzük a lemosást négy
alkalommal. A beteget Kodan® oldattal lemossuk a mamillák vonalától egészen a
symphysisig ill. kétoldalt pedig a középső hónaljárkok vonaláig. Az asszisztens
a műtősnő segítségével steril textíliákkal, vagy egyszerhasználatos papír
izoláló kendőkkel a műtéti területet izolálja. A szükséges kézieszközök illetve
diathermia, szívó rendszer, fénykábel, inszufflátor cső kiadása, azoknak a
helyükre való csatlakoztatása, rögzítése következik
2. A beavatkozás lépései
Az inszuffláció előtt a köldök
alatt 25-30 mm-es haránt irányú bőrmetszést ejtünk, a subcutan rétegeket péan
segítségével szétválasztjuk. A sebzés sarkait hegyes Backhaus fogók segítségével
megemeljük, vagy ha a hasfal nagyon vastag, Kocherrel emeljük meg a fasciát.
Ezután a Veress tűt óvatosan átvezetjük a hasfali fascián, és a fali
peritoneumon. A szabad hasüregbe jutást egy éles zökkenés jelzi, mikor a nem
éles, védelmet nyújtó betét az éles áthatoló tű elé ugrik. A Veress tűt az
inszufflátorhoz csatlakoztatjuk, majd az inszufflátor segítségével
nyomás-kontrollált pneumoperitoneumot képezünk. Az inszufflátor digitális
kijelzőin ellenőrizzük az áramló gáz mennyiségét, illetve a folyamatosan
emelkedő intraabdominális nyomás mértékét. Az előzetesen beállított készülék 15
Hgmm-es hasüregi nyomás elérésekor a további inszufflációt automatikusan
leállítja.
Portok behelyezése:
|
|
A Veress tű eltávolítását
követően az egyik 10 mm-es automata záras atraumatikus portot a biztonsági
trokár segítségével a hasfal rétegein átvezetjük.
A szabad hasüregbe való
bejutást itt is egy éles csattanás jelzi, amikor a hegyes háromélű kés elé ugrik
a védőhüvely. A továbbiakban ehhez a porthoz csatlakoztatjuk az inszufflátor
csövét a széndioxid folyamatos utántöltésének biztosítására. A behelyezett
porton keresztül a hasüregbe vezetjük a kamerát, laparoszkópos exploratiót
végzünk. Mindkét subphreniumot és a kismedencét is áttekintjük. Ezt követően a
középvonalban a processus xyphoideus alatt 10 mm-es haránt bőrmetszést ejtünk,
melyen keresztül – a hasban levő kamera ellenőrzése mellett - egy 10 mm-es
portot vezetünk be a hasüregbe. Ez az ún. operációs port. Ezután a jobb bordaív
alatt a mamilláris vonalban ill. ettől lateral felé az elülső hónaljvonalában
további 5 mm-es bőrmetszéseket ejtünk, melyeken keresztül a kamera ellenőrzése
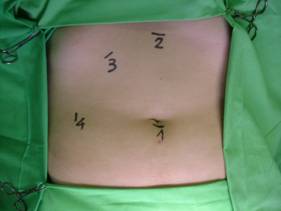
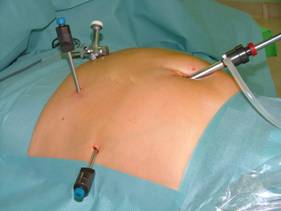
mellett az 5 mm-es segédportokat vezetjük a hasüregbe.
A portok behelyezése után a
műtőasztalt anti-Trendelenburg helyzetbe állítjuk és a beteget az operatőr felé
forgatjuk.
 |
 |
A műtéti terület/epehólyag
feltárása
Az asszisztens a jobb szélső
porton át behelyezett záras laparoszkópos fogó segítségével az epehólyag szabad
májszéli fundusát megfogja, az epehólyagot óvatosan, fokozatosan emelve és tolva
a rekeszkupolába emeli. Ezzel kitárul az epehólyag hilusi területe. Az operatőr
bal kezével az atraumatikus fogóval megragadja az epehólyag infundibulum feletti
területét, megemeli azt, majd az epehólyagot olyan helyzetbe pozícionálja, hogy
a Calot-háromszög képletei identifikálhatóak legyenek, a ductus choledochus
lefutása egyértelmű legyen.
|
|
Az epehólyag képleteinek
azonosítása/ellátása
Az operatőr a jobb kezével
diathermiás horgot használva az epehólyagot borító serosa réteget behasítva
szabaddá preparálja az elől fekvő ductus cysticust és az arteria cysticat. Az
anatómai képletek pontos és biztonságos tisztázása a műtét legfontosabb lépése.
Általában előbb a ductus cysticust preparáljuk ki oly módon, hogy előbb a
medialis oldalon bontjuk meg a serosa réteget, majd az epehólyag fundusát medial
felé billentve, a lateralis oldalon is tisztára preparáljuk. Ezt követően az
arteria cystica és a ductus cysticus közötti szöveteket távolítjuk el. A biztos
identifikálást követően az operatőr a jobb kezével centrálisan kettő,
perifériásan egy titán klippet helyez fel ductus cysticusra ill. az arteria
cysticára. A klippek között a képleteket laparoszkópos ollóval átvágjuk.
Az epehólyag kifejtése a
májágyból
Az operatőr a bal kezével
fokozatosan emeli az epehólyagot (az átvágott ductus cysticus perifériás
csonkját megragadva), közben a jobb kezében lévő diathermiás horoggal
folyamatosan skeletizálja a mesocholecysta szöveteit. Az epehólyagot a májágyból
történő teljes kifejtés után kiemeljük és a máj fölött a lateralis sinusba
helyezzük, úgy, hogy a ductus cysticus klippel ellátott csonkja caudalis irányba
mutasson. Az asszisztens az operatőrrel együttesen tárja fel a májágyat. Az apró
pontszerű vérzéseket a diathermiás horog segítségével koaguláljuk, a klippek
helyzetét ellenőrizzük. Amennyiben szükséges, az operatőr a máj változatlan,
feltartott pozíciója mellett a műtéti területet fiziológiás sóoldattal átöblíti.
A műtéti terület drainage-a
Az asszisztens kiveszi a záras
fogóját a hasüregből és a portján keresztül puha Redon típusú drain-t vezet be a
hasüregbe vizuális kontroll mellett. Az operatőr mindkét kezében tompa fogó
eszközt használva a bejuttatott drain-t a májágynak megfelelően a máj alá
helyezi és itt rögzíti. Az asszisztens a jobb szélső port szelepét folyamatosan
nyomva a portot lehúzza a behelyezett drain-ről és a drain-t a bőr szintjében
egy csomós szűkítő öltés segítségével rögzíti.
Az epehólyag eltávolítása a
hasüregből
Helycsere következik. Az
asszisztens a köldökporton bevezetett kamerát kiveszi és a felső, a processus
xiphoideus alatt bevezetett portba helyezi át, hasonló módon áthelyezzük a gáz
inszufflációt továbbító műanyag csövet is. Ezt követően a 10 mm-es köldökportot
(folyamatos kamera ellenőrzés mellett) 25 mm-es epehólyag kivételére alkalmas
portra cseréljük egy vezető bot segítségével. Az újonnan behelyezett porton
keresztül az epehólyag kivevő eszközt vezetjük be. Ezzel megragadjuk az
epehólyagot a ductus cysticus csonknak megfelelően és a portot szétcsavarva
kihúzzuk az epehólyagot a köldök porton keresztül a hasüregből. Amennyiben a
manipulációk közben az epehólyag megsérült vagy a sérülésen keresztül epekövek
kerültek a szabad hasüregbe, a hólyag ill. a kövek eltávolítására célszerű az
ún. „endobag” használata.
Hasfal zárása és desufflatio
A kamera minden egyes
mozdulatot folyamatosan követ és így a szem ellenőrzése mellett történik minden
lépés. Idegentest kontrollt kérünk a műtősnőtől (a használt instrumentumokat,
törlőket, bucikat számoljuk át), majd ezt követően a köldökport helyén a fasciát
a speciális csomózó eszköz: a Deschamp segítségével két csomós öltéssel zárjuk.
A kamera segítségével ismételten ellenőrizzük a májágyat, a műtéti területet. A
két laterális, bordaív alatti munka portot a szem ellenőrzése mellett
eltávolítjuk, majd a hasüreget desuffláljuk. A kamera portot is folyamatos
vizualizálás mellet húzzuk ki a hasüregből a kamerával együtt. A portok helyét
egy-egy csomós bőrvarrattal zárjuk. A behelyezett drain-re gyűjtő zacskót
helyezünk, az eltávolított epehólyagot rutin szövettani feldolgozásra küldjük.
A posztoperatív időszak
A műtétet követő 12-24 órában parenteralis folyadékbevitelt biztosítunk. A következő post op. napon a betegek per os folyadékot kapnak, majd folyékony-pépes fokozatos táplálást indítunk el. A perioperatív időszakban fájdalomcsillapító adását a beteg panaszainak függvényében rendeljük el. A betegek mobilizálását, szükség szerint gyógytornáját, a műtét utáni első postoperatív napon elkezdjük. A műtétet követő este ill. másnap reggel kontroll laborvizsgálatokat végeztetünk. A behelyezett drain-t (amennyiben csak kevés véres-savós váladék ürül) másnap távolítjuk el, a rögzítő öltés átvágásával. A beteg hazabocsátására panaszmentesség esetén két nappal a műtétet követően, varratokkal kerül sor. Átmeneti, könnyű diéta betartása mellett, varratszedést követően, benignus szövettani lelet esetén további speciális utókezelés nem szükséges.
Szövődmények
1. Általános szövődmények
Cardiopulmonalis dekompenzáció
a vénás visszaáramlás gátoltsága miatt (emelkedett hasüregi nyomás).
Sav-bázis eltérés, acidózis a
szén-dioxid túlzott mértékű felszívódása miatt.
Vérzés.
2. Speciális szövődmények
A pneumoperitoneum
kialakításához használt Veress tű illetve a portok bevezetésekor bél,
mesentérium, üreges hasi szervek, esetlegesen érképletek sérülése, perforatioja.
Rekeszsérülés.
Epeúti sérülések (laparoszkópos
műtétek esetében 0.3%-2%-ban fordulnak elő). A sérülések közel fele már a műtét
során felismerésre kerül. Ilyen esetekben az intraoperatív cholangiographia a
sérülést pontosan tisztázhatja, és segítségünkre lehet a megfelelő rekonstrukció
elvégzéséhez is.
A folyamatos pneumoperitoneum
mellett emphysema (subcutan, scrotalis vagy akár mediastinalis).
Vérzés, mely származhat a
májágyból ill. az art. cystica ligaturájának lecsúszásából is.
Epecsorgás (fontos a
behelyezett hasi drain-en ürülő epe mennyisége és időbeni változása), ami
származhat a májágy epejáratainak átvágásából, a ductus cysticus klippjének
lecsúszásából, esetlegesen a ductus choledochus sérüléséből, átvágásából.
Intraabdominalis szerv
diathermiás sérülése, termikus laesio.
Pancreas izgalom, pancreatitis.
Choledocholithiasis
(amennyiben az epehólyag eltávolítása közbeni manipulációkor kő sodródik le a
ductus choledochusba).
Postoperatív intraabdominalis
abscessus esetlegesen következményes peritonitissel.
Postoperatív mechanikus
icterus (a ductus choledochus leklippelése miatt, ill. a vezetékben lévő kő is
elzárhatja a közös epevezeték lumenét).
A szövődmények
jellegzetessége
Általában csak később, a
műtéteket követő postoperatív szakban kerülnek felismerésre. A legkritikusabb az
epeút sérülés következményeinek kezelése, amelyet nagyon gyakran csak többszöri
műtéti beavatkozással lehet kezelni.
Gyakorlati tanácsok LC kapcsán
Az eszközök, kiegészítők felhelyezésének egyes lépései
1. Csatlakoztassuk a
fénykábelt.
2. A kamera kábelét steril
zsákba húzzuk, vigyázunk, hogy ne törjön meg. A kamera és az optika egymáshoz
csatlakozó része legyen száraz. A zacskóknak fedniük kell a csatlakozást a
fénykábellel. A kamera kábelt a műtői segédlet adja be kívülről. A kábelt a
műtősnő – dupla kesztyűben, melyet ezután levesz - csatlakoztatja a
fénykábellel. Az asszisztens gézcsíkot köthet rá kívülről, ez a zsákot rögzíti a
kábelhez. Ha a kábel nincs megfelelően csatlakoztatva, nem kapunk teljes képet,
ilyenkor a monitoron fekete háromszöget látunk. A csatlakoztatás után érdemes
bekapcsolni a fényforrást (de ne világítsunk a kollégák szemébe).
3. A diathermiás készülék
kábele. Mivel többféle gyártmányú eszköz van forgalomban, érdemes ellenőrizni,
hogy a manipulációs eszköz csatlakozása illeszkedik-e hozzá. Ha nem, átalakítót
kell használni.
4. Inszufflátor csöve.
5. Gázelszívó csöve:
csatlakozó van a végén, melyet a trokárokra lehet csatlakoztatni.
6. Szívó–öblítő cső (érdemes
ezeket egyenként kiadni, nehogy egy cső mindkét végét kiadjuk).
Miután ezeket „kiadtuk”,
mindent rögzítenünk kell az izoláláshoz. A rend mindig a megszokott legyen: 1.
optika – fénykábel – inszufflátor cső: a beteg jobb oldalán végigvezetve
irányítsuk az operatőr felőli izoláción lévő zsákba (mivel az optikai trokárt a
köldöknél vezetjük be, elsősorban innen kellenek ezek az eszközök, így nem
zavarja az operatőrt); 2. a többit fentről balról. A gázelszívó csövet nem
érdemes az optikai trokárhoz csatlakoztatni, mert akkor könnyen „lehűl” az
optika, azaz bepárásodik, s a gyakori melegítéssel időt veszítünk, és
szövődményt is okozhatunk.
A beavatkozás előtti
ellenőrizés
1. Működik-e a diathermia,
nincs-e csatlakozási gond, a földelés rendben van-e.
2. Fehéregyensúly beállítása.
Két lehetőség van: 1. az asszisztens nyomja meg a megfelelő gombot a kamerán; 2.
a műtősfiú az endovíziós egység toronyban levő részén állítja be (elvileg
sötétben kell mindezt elvégezni).
3. A Veress tű átjárható-e? A
rugózat működik-e? Fecskendővel és fiziológiás sóoldattal kontrolláljuk.
4. A trokárok tömítése
(gumigyűrű) nem repedt-e? Ha „szökik” a gáz folyamatos áramlásnál hallani (és
érezni) is lehet.
5. Érdemes végignézni a
műszerek szigetelését.
6. A trokár nyársát érdemes
fiziológiás sóoldattal benedvesíteni, hogy jobban csússzon.
7. Az anaesthesiológiával
tisztázni kell, hogy az alap- ill. kísérőbetegségeknek megfelelően milyen hasűri
nyomást alkalmazhatunk.
8. Kezdjük el melegíteni az
optikát. A forró fiziológiás sóoldat tartalmazó csészét ne tegyük a betegre.
9. Pacemakeres betegnél
bipoláris diathermia alkalmazandó.
10. Fémallergiás betegnél
műanyag klippet kell kérni (érdemes már a beteg előjegyzésénél megrendelni,
drága és nem mindig van belőle raktári készlet) illetve műanyag trokárt
alkalmazni. Lekötés is ajánlható – a haladó laparoszkópiában járatos sebésznek.
A pneumoperitonum képzése
1. A Veress tűt általában a
köldöknél vezetjük be. Alaphelyzetben két tartóöltést teszünk a köldökgyűrű
mellé, a fonalakat pean-ba fogjuk, rátekerjük, így a hasfal megemelhető. A
köldökgyűrű alatt hegyes szikével metszést ejtünk - csak a bőrt vágjuk át. Tilos
a köldök érintése (lemosáskor is a végére hagyjuk ezt a területet és alaposan
kitöröljük). Egy kis textillappal a köldök alatti bőrterület lefelé húzzuk, így
olyan metszést tudunk ejteni, ami a köldökgyűrű alsó ívére kerül. A bőrt lefelé
húzva a bőrmetszésen át bevezetjük a Veress tűt, majd a két fonallal megemelve
beszúrjuk. Mindig a tű recés részét fogjuk meg, hogy a rugószerkezet működjön. A
kontrollt elvégezve inszuffláljuk a hasüreget. A beteget elforgatjuk
anti-Trendelenburg helyzetbe, és 15-20°-kal balra döntjük.
Módosítások
1. Alsó median laparatomia
esetén a köldökgyűrű felső részén vezetjük be a Veress tűt.
2. Köldöksérv esetén, ha a
köldököt rekonstruáljuk, 2 öltés között bevezetjük az optikai trokárt és azon
keresztül fújjuk fel a hasüreget. A műtét végén a trokár eltávolítása után még
öltésre van szükség a sérv teljes rekonstrukciójához.
3. A köldök területét és
környezetét is érintő korábbi műtétek során itt adhesiókra kell számítani,
emiatt az epigastriális trokárnak megfelelő helyen vezetjük be a trokárt, nagy
körültekintéssel. Inkább legyen hosszabb a metszés, ujjal tompán preparáljunk,
mintsem hogy sérülést okozzunk.
A Veress tű kontrollja után
csatlakoztassuk az inszufflátor csövét, majd nyissuk meg a tű szelepét
(általában párhuzamos állás a tűvel); figyeljünk, hogy a cső ne törjön meg. Az
inszufflátor hangjelzést ad (sípol), ha áramlási akadály van.
Az akadály okai
1. Nincs nyitva a szelep
2. A tű eltömődött szövet
törmelékkel
3. A cső megtört
4. A tű vége valamihez hozzáér
(óvatosan mozgassuk meg)
5. Az asszisztens „rajta
felejtette” a kezét a beteg hasán
6. A beteg „feszít” (anaesthesiológus
kell szólni)
Amíg elérjük a kívánt nyomást,
érdemes a hasfalat megemelve tartani, illetve a tűt tartani, mivel elmozdulva
nekifeküdhet szerveknek, hasfalnak.
Az első trokár behelyezése
Húzzuk ki a Veress tűt,
csavarjuk le az inszufflátor csövet (előtte az áramlást el kell zárni). A bőrt
kislappal meghúzva hosszabbítjuk meg a metszést, hogy a trokárt bevezethessük. A
trokárt (és nyársát is) megnedvesítjük, majd a hasfalat két fonallal megemelve
bevezetjük az optikai trokárt, csatlakoztatjuk az inszufflátor csővel. Érdemes a
csapot a trokár oldalsó alsó részére forgatni, hogy az inszufflátor cső ne
akadályozza a kamera mozgását. Ne felejtsük a csapot kinyitni (ellenkező esetben
sípol). Kontrolláljuk, hogy a trokár bent van-e a hasüregben: a csapot kinyitva
sziszegést hallunk, amint a gáz távozik. Ez azt jelenti, hogy jó helyen vagyunk;
ekkor csatlakoztassuk az inszufflátor csövet. A gázáramlás ezután megindulhat.
Ne távolítsuk el a két fonalat a köldök mellől, mert ha a trokár kicsúszik, meg
lehet emelni velük a hasfalat a trokár visszahelyezéséhez.
Az optika bevezetése
Az optika végét szárazra
töröljük és lassan bevezetjük (ha a trokár végéhez cseplesz feküdne, ne
szennyezze be az optikát. Ilyen esetben emeljük meg kissé a trokár végét, vagy
óvatosan rotáljuk, jobbra-balra finoman mozdítsuk el). A hasfal védelme miatt
„második izolációs vonalként” érdemes ilyenkor egy bevágott kis textillapot a
trokár köré helyezni. Az optikát bevezetve „hozzuk egyenesbe” a képet - ekkorra
már sötét van a műtőben. A ligamentum teres hepatis a monitoron 12 h irányában
álljon, az epehólyag feltárása után az „egyenes” azt jelenti, hogy a máj alsó
része vízszintes a monitoron.
A hasüregbe jutva kötelező a
diagnosztikus laparoszkópia; 30°-os optikával nagyobb területet tudunk,
különböző szögekből átpásztázni. Ennek befejezéséig másik trokárt nem vezetünk
be, kivéve, ha a feltárás bizonytalan, ekkor segítségül szolgálhat, és terápiás
konzekvenciája is lehet. Igyekezzünk a második trokárt oda bevezetni, ahova
amúgy is tennénk, vagy az esetleges új metszés vonalához.
A kép homályos
1. Lehűlt az optika. Ha a
trokárok tömítése nem megfelelő, akkor szökik a gáz, nagyobb lesz az átáramlás,
ez is hűti az optikát.
2. Füst lehet a hasüregben.
3. Szennyeződés van az optikán
(koaguláláskor, ha a helyzet engedi, érdemes visszahúzni, ne kerüljön rá vér).
4. Szétcsúszott a csatlakozás.
5. Monitor hiba.
Az optika kihúzásakor tilos a hasüregben manipulálni. Lehetőség szerint az eszközöket vissza kell húzni (a hookot mindig, a fogót be kell zárni), az optikát csak akkor lehet kihúzni, ha az operatőr megengedi. A kamerát nem szabad mozgatni manipuláció közben, mert az operatőr nem számít erre, és ő a mozgást úgy koordinálja, ahogyan az alap-kameraállásnál volt. Kicsinyíteni, távolítani csak az operatőr kérésére szokás, az ő szeméhez kell igazodni.
Az operatív trokár behelyezése
Már szemkontroll mellett
történik. Csatlakoztassuk hozzá az elszívót és nyissuk ki a csapot, mert utána
úgyis pedálról működik. (Ha nincs gázelszívónk, ezen a szelepen is kiengedhető
gáz és füst.) A műszereket bevezetve tárjuk fel az epehólyagot és a Calot
háromszög képleteit. Ha az LC kivitelezhető, bevezetjük be a segédtrokárokat.
Segédtrokárok bevezetése
Haránt irányú metszés esetén
jobb a gyógyulás, ha konvertálni kell, ez a subcostalis metszés irányába eshet.
A metszés ne legyen túl rövid (mert a trokár decubitálja a bőrt), se hosszú
(mert nem tömít). Egy bevágott kislapot a trokár köré lehet helyezni. A szikével
csak a bőrt vágjuk át, az izomrostokat a trokár széttolja maga előtt, kihúzva
tetőcserépszerűen záródnak. Az operatív trokár behelyezésekor a kamerával innen
is le lehet tekinteni a köldök körüli részre, hogy nem történt-e sérülés a
Veress tű és az első trokár behelyezésekor.
Az operatív trokáron
bevezetett fogóval az odacsúszó belek, cseplesz „elseperhetők”, így a sérülés
elkerülhető. Lassan rotáljuk a trokárt, mert könnyen megszalad. Amint a hegyet
meglátjuk, de még nem szúrta át a peritoneumot, törekedjünk arra, hogy már ne a
máj irányába szúrjunk, hanem a peritomeummal párhuzamosan. A nyársat eltávolítva
toljuk beljebb a trokárt. Bevezetjük az eszközöket, kezdődhet az LC.
Zárás
A hólyag „kicsúszása” után,
gyorsan „befogjuk a sebet”, nehogy a has desufflálódjon. Még egyszer körbe kell
tekinteni. Desuffláláskor eszköz már nem lehet bent (ekkor engedjük fel a
lefogott draint is). A sebeket érdemes Betadinnal kezelni. Csomós öltéseket
teszünk az epigastrialis trokár helyére és a köldökhöz is (az epe nem steril és
a köldök a has legkevésbé tisztább része). Először a segédtrokárok sebét öltsük
össze, majd az epigastrialis sebet, utolsóként pedig a köldöknél levőt.
Hibalehetőségek
1. Epehólyag iatrogén
perforáció: a megragadáskor, kilyukaszthatja a hook is, sérülhet ha túl közel
coaguláltunk. Teendők: antibiotikum, alapos lavage, drainage. Fogjuk át fogóval,
hogy több epe ne ürülhessen, vagy helyezzünk klippet a nyílásra. A szabad
hasüregbe jutott köveket távolítsuk el. Ha punctios leszívás történt, a tű
kihúzásakor törekedjünk arra, hogy epe ne csorogjon ki (átfogás, klipp) - pl.
lezárt hydrops cholecystae esetén.
2. Égési sérülés okai: fém
trokár nagyon becsúszott és a manipulációs eszköz nem-szigetelt része hozzáér,
vagy a szigetelés sérült. Teendők: a trokár visszahúzása, a bőr égési
sérülésekor a bőrszélek kimetszése a műtét végén. Sérülést okozhat az is, ha az
eszközök a hasüregben összeérnek. Ezt a májágy vérzéscsillapításánál ki is
használhatjuk, ha egy másik szögből egy másik fogóval jobban elérjük a vérzést.
3. Az endobag jól használható
gyulladt, gangraenas hólyagnál. Endobag hiányában talcum-mentes steril
gumikesztyű is kiválóan alkalmazható.
4. A hólyagot behúzzuk az
epigastrialis trokárba, illetve azzal együtt a hasfal elé (ekkor mindig legyen
két nagy törlő a hasfalon). Epe nem juthat a hasfalba, ha ez mégis bekövetkezne,
alapos Betadinos sebtoilette javasolt. Amikor a hólyag a hasfal elé kerül, az
asszisztens egy pean-nal megfogja, nehogy visszacsússzon.
5. Ha sok az epe a hólyagban,
le lehet szívni. Két pean-t helyezünk a hólyagra (de ne a hilusnál, hogy később
a ductus cysticus beömlését a műtét után ellenőrizni tudjuk - a hólyagot az
operatőrnek fel kell vágni. Ellenőrizni kell a ductus cysticust, két lumen
esetén gondolni kell choledochus laesióra). Cooper ollóval vágjunk egy kis
lyukat (ha nagyon feszül a hólyag, nagy nyomással ürül az epe, készítsük oda kis
textillapot). Csipesz segítségével bevezetjük a draint és leszívjuk az epét.
Közben ki-be húzzuk a draint, ugyanis az epehólyag falat könnyen magához
szippantja. Mind a csipeszt, mind a Cooper ollót dobjuk le, vagy Betadinnal
mossuk le őket (a sebbe nem kerülhet epe). A segédfogóval a hólyagot kicsit
visszahúzva segíthető a leszívás, ill. a kőkivétel. Kőkivételkor hosszabbítsunk
az epehólyagon ejtett lyukon, hogy beférjen az epekőkanál (ha ez nincs, kis
tüdőfogó, vagy nyelvfogó is megteszi). A törhető köveket zúzzuk össze, közben az
optikával a hólyagot figyeljük, nehogy perforálódjon, és kövek a szabad
hasüregbe essenek. Ha a hólyagot így sem tudjuk eltávolítani, a sebet francia
kampóval vagy speculummal még tovább tágíthatjuk (a post op. időszakban jegelni
kell a sebet, érzékeny lehet, haematoma képződhet). Ha ez sem segít,
hosszabbítunk a seben.
Laparoszkópos sérvműtétek
Háttér
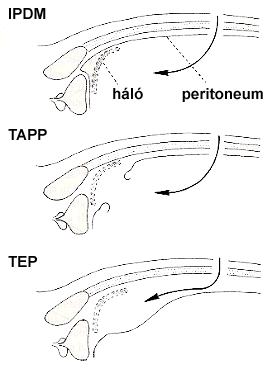
A lágyéksérv a leggyakoribb hasfali sérv. A hasfal gyenge területén alakul ki, ahol a canalis inguinalisban férfiakban a funiculus spermaticus, nőkön a ligamentum rotundum áthalad. Ezen a területen a musculoaponeuroticus réteg hiányzik és csupán a fascia transversalis képez ellenállást az intraabdominális nyomással szemben. Kizárólag sebészi betegség, vagyis gyógyítása csak műtéti úton lehetséges. Ma a sérvsebészetben a hálófektetéses, feszülésmentes technikák a leggyakrabban alkalmazott módszerek. A háló beültetéses laparoszkópos hernioplastica egyesíti a hálóbeültetés kedvező hosszú távú eredményeit a minimális invazív technika előnyeivel. Az első laparoszkópos hernioplastica Ger nevéhez fűződik (1982), aki egy direkt lágyéksérv bemeneti nyílását kapcsokkal zárta. 1990-ben Schultz és Corbitt az inguinalis csatornába „hálódugót” helyezett. Ezen kezdeti próbálkozások az elfogadhatatlanul magas recidíva miatt kiszorult a gyakorlatból. A ma alkalmazott módszerek közé tartozik az intraperitonealis hálófektetés (IPOM – „intraperitonealis onlay mesh”), melyet elsőként Popp írt le1990-ben és az ennél jobb eredményeket adó transabdominális praeperitonealis (TAPP) módszer, melyet 1991-ben Corbitt dolgozott ki. Ezek mellett Ferzli írta le 1992-ben a tisztán extraperitoneális (TEP – „totalis extraperitonealis”) technikát.
A műtét lépései
Az IPOM technika lényege, hogy transabdominális úton a sérvtömlő bemeneti nyílására hálót borítunk, majd kapcsokkal rögzítjük a peritoneumhoz. Előnye, hogy a műtéti idő rövid, mivel peritonealis dissectio nem szükséges. Hátrányai között említhető, hogy a hasűri szervekkel érintkező háló kedvezőtlen reakciókat válthat ki (adhéziók, fistulák).
 |
 |
A TAPP módszer esetén transabdominális úton praeperitonealis helyzetű hálóval zárjuk az inguinofemoralis régió valamennyi sérvkapujának bemeneti nyílását. Pneumoperitoneum képzése után három trokárt vezetünk a hasüregbe. A 10 mm-es (optikus) trokárt a köldökgyűrű felső peremében, a 12 mm-es (operáló) trokárt a sérvvel szemközti oldalon a köldök vonalában a m. rectus abdominis laterális szélén, az 5 mm-es (asszisztáló) trokárt ugyanott a másik oldalon vezetjük be. A műtétet a hasüreg kötelező laparoszkópos explorációjával kezdjük. Meghatározzuk a sérvek helyét, számát, típusát és a sérv tartalmát. Szerencsés esetben a sérvkapu üres. Kitapadás esetén a sérvtartalmat befelé húzva leválasztjuk a sérvtömlőről. Azonosítjuk a „végzet háromszögét” (a ductus deferens és a testicularis erek közötti területen subperitonealisan futó nagyerek (arteria és vena iliaca externa), melyet mindenképpen el kell kerülni.
|
|
A sérvtömlő bemeneti nyílása mentén körbehasítjuk a peritoneumot. Felül a plica epigastrica ereire, alul a ductus deferensre és a testicularis erek épségére vigyázunk. A körbevágott sérvtömlőt kiemeljük a hasüregből. A peritoneumot körben alápreparáljuk. A hálót méretre vágjuk, sarkait lekerekítjük és szőnyegszerűen feltekerve a 12 mm-es trokáron bevezetjük. A hálót kapcsokkal rögzítjük a sérvkapukat határoló anatómiai képletekhez: alul a ligamentum inguinale-hoz, medialisan a Cooper- és Gimbernati-szalagokhoz, felül a fascia transversalishoz. A peritoneum nyílása varrattal vagy klipekkel is zárható.
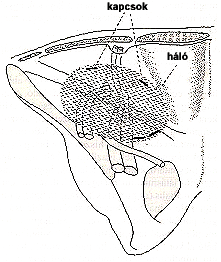 |
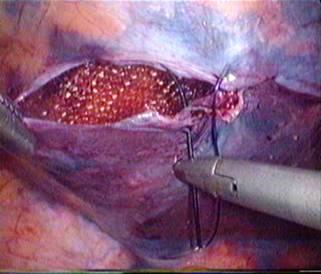 |
A TEP technika alkalmazása esetén a peritoneum nem kerül megnyitásra, a preparálás az extraperitonealis térben, közvetlenül a fascia alatt történik. A praeperitoneális teret tompa preparálással, széndioxid inszufflációval, vagy táguló ballon segítségével hozzuk létre. Előnye, hogy a hasüreg nem kerül megnyitásra, hátránya, hogy a legnehezebben megtanulható eljárás.
Hiatus hernia
Az utóbbi évek terjedő, egyre inkább elfogadott kezelési forma a klasszikus sebészi megoldásokra épülő, de kivitelezésében új, minimálisan invazív antireflux műtét. Előnye, hogy nem kell laparotomiát és thoracotomiát készíteni. A beteg anti-Trendelenburg helyzetbe hozását követően a műtét első fázisában pneumoperitoneumot hozunk létre. A 10 mm-es (optikus) trokárt a köldökgyűrű felett a középvonalban vezetjük be. Az operatőr két manipulációs portja közül az egyiket a manubrium sterni alatt 1-1.5 cm-rel a középvonaltól kissé jobbra, míg a másikat a bal bordaív alatt a medioclavicularis vonalban vezetjük be. Az első asszisztens a bal elülső hónaljvonalban subcostalisan bevezetett trokáron, míg a másodasszisztens a jobb oldalon ugyanebben a magasságban bevezetett trokáron keresztül segít.
|
|
|
A másodasszisztens a máj eltartását „legyező” retractorral végzi. |
|
|
| Első lépésként a ligamentum hepatogastricumot hasítjuk be, ezzel látótérbe kerül a jobb oldali rekeszszár. |
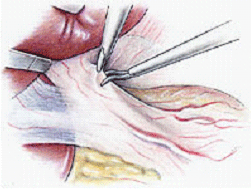 |
| Előbb a jobb rekeszszárat, majd az ívet és ezt követően a bal rekeszszár alsó felszínét tesszük szabaddá. |
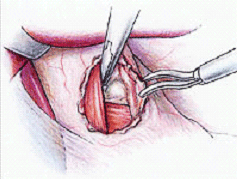 |
Alapszabály, hogy a nyelőcső
falát és a hátsó vagustörzset pontosan identifikáljuk, és csak ezután
folytathatjuk a nyelőcső alsó harmadának mobilizálását a hátsó mediastinum
irányába. Az első asszisztens Babcock-fogó segítségével emeli fel az
oesophagogastricus junctiót, így az operatőr két kézzel preparálhat a
mediastinumban. Fontos a nyelőcső alsó harmadának kiadós mobilizálása, így annak
legalább 3-5 cm-re könnyen intraabdominalis pozícióba kerülhessen. A műtét
második fázisában a nyelőcső mögötti „ablakot” készítjük el, melyen keresztül
majd a gyomor fundusát húzhatjuk majd át. Az első asszisztens felemeli a
nyelőcsövet, az operatőr pedig a bal rekeszszár és a gyomorfundus között a
nyelőcső alatt tompán preparálva kb. 3-4 cm-es széles ablakot készít. Ha jó
rétegben haladunk, akkor a bal rekeszszár között haladva rövidesen megpillantjuk
a lépet. Ekkor az első asszisztens átvezeti összezárt fogóját az ablakon
keresztül és így elemi fel és lateralizálja a nyelőcsövet. A harmadik lépés a
rekeszszárak szűkítését jelenti. Hogy elkerüljük a rekeszszárak túl szoros
szűkítését vastag 36-40 Ch-es Boas-szondát vezetünk az oesophagusba. Emellett
csomózzuk meg a rekeszszárakba helyezett öltéseket. 2/0-s Prolene fonalat
használunk, a csomózás extracorporálisan történik. A negyedik fázisban a
nagygörbületet mobilizáljuk. Az a. gastrica breves ellátása Ultracision-nel
történik.
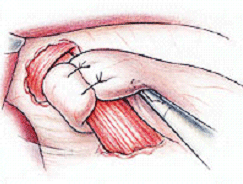
Az ötödik lépés a
fundoplikáció, melyet Nissen szerint végezzük el. A nagygörbületi oldal kiadós
mobilizálása után a másodasszisztens a májeltartót kiveszi és Babcock-fogóra
cseréli. Az első asszisztens és az operatőr a nyelőcsövet felemelik, ez alatt a
másodasszisztens a Babcock-fogót az oesophagus mögött, a rekeszszárak és a
fundus között képzett ablakon keresztül a bal rekeszszár előtt az oesophagus bal
oldalára vezeti. Az első asszisztens a gyomor nagygörbületi oldalán megfogja a
fundust és ezt a másodasszisztens Babcock-fogójába emeli, majd ezt a gyomorrészt
az oesophagus mögött a kisgörbületi oldalra húzza.
|
|
| Fontos, hogy a gyomormuff jobb és
bal szára feszülésmentesen vegye körül a nyelőcsövet és ne csavarodjon
meg. A muffot 2-3 2/0-s Prolene öltéssel rögzítjük a nyelőcső köré. |
 |
Laparoszkópos appendectomia
A laparoszkópos appendectomia
előnyei: a rövid hospitalizáció, a beteg a 2-3 post op. napon otthonába
bocsátható, a műtét előtti életvitel a műtét után 10 nappal visszaáll; minimális
sebfájdalom; minimális fájdalomcsillapító igény. Seb suppuratio gyakorlatilag
nem fordul elő, még előrehaladott gennyes gyulladás esetén sem. Obesitas, vastag
hasfalú betegeknél ideális műtéti beavatkozás, esztétikai előnyökkel jár.
A laparoszkópos appendectomia hátrányai: a speciális laparoszkópos műszerigény; a speciális laparoszkópos
sebésztechnikai jártasság, a késői szövődmény gyakran csak laparotomiából
látható el.
Háttér
Indikáció
Akut appendicitis alapos
gyanúja.
Abszolút kontraindikáció
Előrehaladott appendicitis,
hasi tályoggal, peritonitissel.
Súlyos koagulációs zavar.
Amennyiben a narcosis is
kontraindikált.
Relatív kontraindikáció
Korábbi többszörös hasi-
alhasi műtét.
Előrehaladott graviditás.
Műtéti előkészítés
Thrombosis profilaxis
(2000-4000 NE alacsony molekula súlyú heparin)
Antibiotikum profilaxis (Cefalosporin-Metronidasol)
Szükséges eszközök
Laparoszkópos torony
(fényforrás, inszufflátor, monitor)
Laparoszkópos optika (0 vagy
30 fokos)
Diathermiás készülék
Szívó/öblítő eszköz
Kézieszközök:
Veress tű
1db 5 mm-es záras port,
2 db 10 mm-es záras port,
1 db 35 mm-es zár nélküli
port,
1 db diathermiás horog (hook),
2 db laparoszkópos fogó (péan),
1 db laparoszkópos olló,
1 db zárható kapocs
felhelyezésére is alkalmas kapocsrakó,
1 db durva fogó (ún. epehólyag
fogó, az appendix eltávolítására),
Deschamp (köldökport
zárásához)
|
|
A beteg fektetése, a műtéti team pozíciója
|
|
A beteg hanyattfekvő helyzetben, zárt lábakkal és 90 fokban abdukált felkarral fektetjük. A trachea tubus behelyezése, rögzítése után a műtéti területet fertőtlenítjük, az előzően leborotvált területet dezinficiáló oldatokkal lemossuk, a mamillák vonala és a symphysis között, jobb és bal oldalon az elülső hónaljvonalig. Ezt követően az asszisztens a műtősnő segítségével a steril textíliákkal (esetleg egyszerhasználatos papír izoláló kendőkkel) a műtéti területet izolálja. Az operatőr a beteg jobb oldalán, a csípő magasságában áll. Az asszisztens szintén a beteg jobb oldalán, a mellkas magasságában áll. A műtősnő a beteg bal lábnál áll. A szükséges kézieszközök, illetve diathermia, szívórendszer, fénykábel-optika, inszufflátor cső kiadása illetve adaptálása után kezdjük el a sebészi beavatkozást.
A műtét lépései
1. Inszuffláció
A köldök alatt ejtett kb. 10
mm-es haránt irányú bőrmetszést ejtünk, a subcutan rétegeket Péan fogó
segítségével szétválasztjuk. A sebzés sarkait Backhaus fogó segítségével
megemeljük, majd a Veress tűt a hasfali fascián illetve a fali peritoneumon
átvezetjük. A Veress tűt az inszufflátor vezetékhez csatlakoztatjuk, majd az
inszufflátor elindításával elkezdjük a pneumoperitoneum képzését. Az
inszufflátor kijelzőin ellenőrizzük az aktuális gázáramlást és a folyamatosan
emelkedő intraabdominális nyomást. 15 Hgmm-es nyomás elérésekor az automata a
további inszufflációt leállítja.
2. Portok behelyezése:
|
|
A 15 Hgmm-es intraabdominális nyomás elérése után a Veress tűt eltávolítjuk és az egyik 10 mm-es záras atraumatikus portot a hasfal rétegein átvezetjük. Ehhez a porthoz csatlakoztatjuk az inszufflátor csövét a folyamatos gáztöltés biztosítására. Ezen a porton keresztül a hasba vezetjük a kamerát, laparoszkópos explorációt („diagnosztikus laparoszkópiát”) végzünk. Mindkét subphreniumot, a kismedencét és természetesen az ileocoecalis régiót is áttekintjük. Ezt követően a középvonalban a symphysis felett kb. 5 mm-es bőrmetszést ejtünk, melyen keresztül – a hasban levő kamera ellenőrzése mellett - egy 5 mm-es portot vezetünk a hasba. Ezután a jobb oldalon a spina iliaca anterior superior magasságában, a spinától kb. két harántujjal mediál felé kb. 10 mm-es bőrmetszést ejtünk. Ezen keresztül kamera ellenőrzés mellett egy 10 mm-es portot vezetünk a hasüregbe. E két, utóbb bevezetett port az ún. munkacsatorna az operatőr jobb- illetve bal keze részére. Amennyiben az appendix környezetében folyadék, illetve pus van, a symphysis felett bevezetett porton keresztül szívó eszközt vezetünk a hasba és mikrobiológiai vizsgálatra folyadékot szívunk ki. A portok behelyezése után a műtőasztalt 30 fokos Trendelenburg helyzetbe állítjuk.
3. Az appendix feltárása, az
arteria appendicularis és az appendix csonk ellátása
A symphysis feletti porton
keresztül atraumatikus laparoszkópos fogót (peánt), míg a spina melletti porton
diatermiás kacsot (hook) használunk. A bal kézzel az appendixet megemeljük, míg
a jobb kézben levő hook-kal a mesoappendixet skeletizáljuk, vékonyítjuk.
|
|
Szükség szerint a
skleletizálást fémklippek felhelyezése mellett folytatjuk. A mesoappendix
skeletizálását az appendico-coecalis junctióig folytatjuk. A szabaddá preparált
junctióra két centrális és egy perifériás helyzetű zárható klippet vagy
endoloop-ot helyezünk fel. A klippek illetve loop-ok között a féregnyúlványt
laparoszkópos ollóval átvágjuk.
A kamerát a spina melletti
portba helyezzük át, a köldökportot egy 25 mm-es, nem záras portra cseréljük ki,
és ezen a nagyobb lumenű porton keresztül a féregnyúlványt eltávolítjuk. Ezt a
portot ezután eltávolítjuk, helyén a fasciát Deschamp segítségével egy-két
felszívódó öltéssel zárjuk. A symphysis felett levő porton keresztül a hasüregbe
vezetjük a szívó-öblítő eszközt és az ileocoecalis régiót fiziológiás sóoldattal
ill. Betadine oldattal kiöblítjük. (Szükség esetén a symphysis feletti porton
keresztül a coecum illetve az appendix csonkja mellé hasi draint helyezünk.) A
maradék munkaportot szem ellenőrzés mellett eltávolítjuk, majd a hasüreget
desuffláljuk, a portok helyét egy-egy bőrvarrattal zárjuk.
Az appendix ellátásának
alternatívái: a mesoappendix preparálása történhet különböző ultrahangos,
vágó-coaguláló eszközökkel (Ultracision, Ligasure). Ebben az esetben az art.
appendiculárisra külön klipp felhelyezése nem szükséges. Magát az appendix
csonkot más módon is elláthatjuk: a fent leírt záras klipp illetve endoloop
helyett hagyományos fémklippeket illetve laparoszkópos varrógépet (Endogia) is
használhatunk.
A posztoperatív időszak
A műtét után 12-24 órán keresztül parenteralis folyadékbevitelt biztosítunk. Az ezt követő post op. napon a betegek folyadékot kapnak, majd folyékony-pépes per os táplálást indítunk el. A hasi status függvényében a praeoperatív antibiotikum profilaxist 24-48 órás terápiával egészítjük ki. Ezután ha szükséges, per os szekvenciális antibiotikum kezelést alkalmazunk. A perioperatív időszakban fájdalomcsillapító adását a beteg panaszainak függvényében rendeljük el. A műtét utáni első napon, rutinszerűen, reggel vérvétel történik elektrolit, hematokrit és leukocyta (fvs) meghatározásra. A beteg panaszmentes gyógyulása esetén további labor vizsgálat nem történik. Amennyiben a műtéti területet draináltuk, a hasi drain a post op. 2-3 napon kerül eltávolításra. A betegek mobilizálását, szükség szerint gyógytornáját, a műtét utáni első post op. napon elkezdjük.
Szövődmények
1. Általános szövődmények
Cardiopulmonális dekompenzáció
(emelkedett hasűri nyomás és felnyomott rekesz miatt).
Sav-bázis eltérés, acidózis a
széndioxid túlzott mértékű felszívódása miatt.
Vérzés.
2. Speciális szövődmények
A pneumoperitoneum
kialakításához használt Veress tű illetve a köldökport bevezetésekor bél,
mesentérium esetleg retroperitonealis érképlet sérülése kapcsán bél perforatio
illetve vérzés alakulhat ki.
A pneumoperitoneum kialakítása
és a műtét során történő folyamatos inszuffláció kapcsán subcutan emphysema
jelentkezhet.
A coecum vagy a terminalis
ileum megfogása, kiemelése illetve a féregnyúlvány preparálása során bélsérülés
illetve kisebb vérzés jelentkezhet.
A diatermiás eszközzel történő
preparálás során a környező vékony- ill. vastagbél sérülése (termikus laesio)
alakulhat ki.
A nem megfelelő lavage illetve
előrehaladott gyulladás miatt post op. peritonitis vagy akár hasi tályog is
kialakulhat.
3. A szövődmények
jellegzetessége
Gyakorlott sebészi team esetén
a szövődmények rendkívül ritkák. Minimális hasi vérzések a műtét során
elláthatók, a subcutan empysema kezelést nem igényel. Késői megjelenésű termikus
sérülés, retenciós folyadékgyülem/tályog esetén reoperáció jöhet szóba.